Ung thư tuyến tụy là một trong những loại ung thư có tỷ lệ tử vong cao nhất, thường được mệnh danh là “sát thủ thầm lặng” vì bệnh thường không có triệu chứng rõ rệt ở giai đoạn đầu và chỉ được phát hiện khi đã tiến triển nghiêm trọng. Theo số liệu thống kê, tỷ lệ sống sót sau 5 năm của bệnh nhân ung thư tuyến tụy chỉ khoảng 10%, làm cho nó trở thành một trong những loại ung thư đáng sợ nhất. Một trong những yếu tố quan trọng ảnh hưởng đến nguy cơ mắc ung thư tuyến tụy là di truyền, đặc biệt là các đột biến gen.
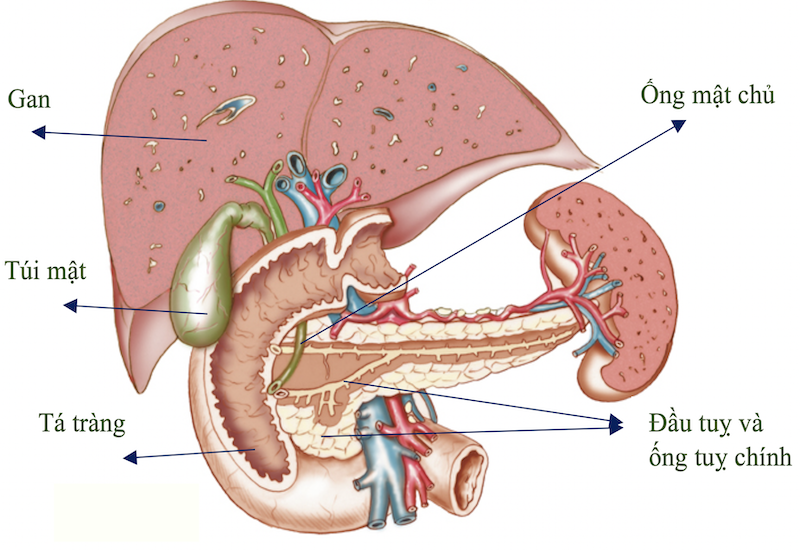
- Ung thư tuyến tụy là gì?
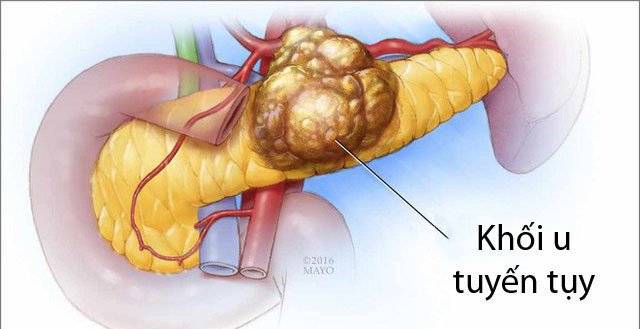
Ung thư tuyến tụy phát triển khi các tế bào trong tuyến tụy – một cơ quan nằm sau dạ dày, sản xuất insulin và các enzyme tiêu hóa – bắt đầu phát triển bất thường, không tuân theo chu kỳ phát triển tự nhiên của tế bào bình thường. Các tế bào này tăng trưởng không kiểm soát và hình thành khối u, có thể lan sang các bộ phận khác của cơ thể. Có hai loại ung thư tuyến tụy chính: ung thư tuyến tụy nội tiết (thường hiếm gặp hơn) và ung thư tuyến tụy ngoại tiết (thường gặp và chiếm phần lớn các ca ung thư tuyến tụy).
- Vai trò của gen di truyền trong ung thư tuyến tụy
Gen di truyền đóng một vai trò quan trọng trong sự phát triển của ung thư tuyến tụy. Nghiên cứu đã chỉ ra rằng khoảng 10-15% các trường hợp ung thư tuyến tụy có liên quan đến yếu tố di truyền. Các đột biến gen có thể được di truyền từ cha mẹ hoặc có thể phát sinh trong suốt cuộc đời do tác động của môi trường hoặc các yếu tố khác. Dưới đây là một số gen liên quan đến ung thư tuyến tụy:
- Gen BRCA1 và BRCA2: Đột biến ở các gen BRCA1 và BRCA2, thường được biết đến với vai trò trong ung thư vú và ung thư buồng trứng, cũng có liên quan đến ung thư tuyến tụy. Những người mang đột biến BRCA2 có nguy cơ mắc ung thư tuyến tụy cao hơn từ 3 đến 10 lần so với người không mang đột biến. Đột biến BRCA1 cũng làm tăng nguy cơ, mặc dù mức độ không cao bằng BRCA2.
- Hội Chứng Lynch: Hội chứng Lynch là một rối loạn di truyền gây ra do đột biến ở các gen liên quan đến sửa chữa DNA, bao gồm MLH1, MSH2, MSH6, và PMS2. Hội chứng này làm tăng nguy cơ mắc một loạt các loại ung thư, bao gồm cả ung thư tuyến tụy. Những người mắc hội chứng Lynch có nguy cơ mắc ung thư tuyến tụy cao hơn gấp 8 lần so với người bình thường.
- Gen PALB2: Đột biến ở gen PALB2 cũng liên quan đến nguy cơ ung thư tuyến tụy. PALB2 là một gen quan trọng trong quá trình sửa chữa DNA. Những người mang đột biến PALB2 có nguy cơ cao mắc ung thư tuyến tụy, tương tự như nguy cơ liên quan đến đột biến BRCA2.
- Gen CDKN2A: Đột biến ở gen CDKN2A, thường liên quan đến ung thư da (u ác tính), cũng có liên quan đến ung thư tuyến tụy. CDKN2A là một gen ức chế khối u, và khi nó bị đột biến, khả năng ngăn chặn sự phát triển của các tế bào ung thư bị suy giảm, làm tăng nguy cơ mắc bệnh.
- Gen STK11: STK11 là gen liên quan đến hội chứng Peutz-Jeghers, một hội chứng di truyền hiếm gặp, làm tăng nguy cơ mắc ung thư tuyến tụy và các loại ung thư khác. Những người mang đột biến STK11 có nguy cơ mắc ung thư tuyến tụy cao gấp 132 lần so với người không mang đột biến.
- Xét nghiệm di truyền và sàn lọc ung thư tuyến tụy
Việc phát hiện sớm ung thư tuyến tụy là cực kỳ quan trọng để cải thiện tỷ lệ sống sót. Tuy nhiên, do ung thư tuyến tụy thường không có triệu chứng rõ rệt ở giai đoạn đầu, việc sàng lọc định kỳ cho các đối tượng nguy cơ cao là cần thiết. Xét nghiệm di truyền là một công cụ hữu ích trong việc xác định những người có nguy cơ cao mắc ung thư tuyến tụy.
- Xét nghiệm gen: Những người có tiền sử gia đình mắc ung thư tuyến tụy hoặc các loại ung thư liên quan (như ung thư vú, buồng trứng, hay đại tràng) nên được khuyến khích thực hiện xét nghiệm gen để phát hiện các đột biến có nguy cơ cao. Xét nghiệm gen có thể giúp xác định những người cần được giám sát y tế chặt chẽ hơn hoặc thậm chí là can thiệp sớm.
- Sàng lọc đối với các loại đối tượng nguy cơ cao: Những người mang đột biến gen nguy cơ cao như BRCA2, PALB2, hoặc có hội chứng Lynch cần được theo dõi định kỳ bằng các phương pháp như siêu âm nội soi (EUS) hoặc MRI, vì những phương pháp này có thể phát hiện khối u ở giai đoạn sớm.
- Xét nghiệm lỏng (Liquid Biopsy): Đây là một phương pháp mới, sử dụng mẫu máu để tìm kiếm các dấu ấn sinh học (biomarker) hoặc DNA tự do của khối u trong máu. Xét nghiệm lỏng có thể là một công cụ quan trọng trong việc phát hiện sớm ung thư tuyến tụy ở những người có nguy cơ cao.
- Điều trị và phòng ngừa
Hiểu rõ về gen di truyền không chỉ giúp phát hiện sớm ung thư tuyến tụy mà còn mở ra cơ hội cho các phương pháp điều trị cá nhân hóa và các biện pháp phòng ngừa hiệu quả.
- Liệu pháp nhắm đích (Targeted Therapy): Với sự hiểu biết về các đột biến gen cụ thể, các bác sĩ có thể áp dụng liệu pháp nhắm đích – sử dụng các loại thuốc được thiết kế để tấn công các protein hoặc gen đột biến gây ung thư. Ví dụ, bệnh nhân mang đột biến BRCA1/BRCA2 có thể được điều trị bằng thuốc ức chế PARP, một loại thuốc đặc biệt hiệu quả đối với các tế bào ung thư có đột biến trong quá trình sửa chữa DNA.
- Liệu pháp miễn dịch (Immunotherapy): Liệu pháp miễn dịch, bao gồm các loại thuốc giúp tăng cường hệ thống miễn dịch để chống lại ung thư, có thể có hiệu quả đối với một số bệnh nhân ung thư tuyến tụy có đột biến gen di truyền. Các nghiên cứu đang tiếp tục để tìm hiểu cách kết hợp liệu pháp miễn dịch với các phương pháp điều trị khác dựa trên gen.
- Phòng ngừa và giám sát chủ động: Với những người mang đột biến gen nguy cơ cao, các biện pháp phòng ngừa như thay đổi lối sống (giảm tiêu thụ rượu, không hút thuốc, duy trì cân nặng hợp lý) và giám sát y tế thường xuyên có thể giúp giảm nguy cơ mắc bệnh. Ngoài ra, một số trường hợp nguy cơ rất cao có thể cần phải xem xét các biện pháp can thiệp phòng ngừa, chẳng hạn như cắt bỏ tuyến tụy.
- Nghiên cứu và hướng phát triển
Công nghệ gen và sinh học phân tử đang phát triển nhanh chóng, mở ra nhiều cơ hội mới trong việc chẩn đoán và điều trị ung thư tuyến tụy. Một số hướng nghiên cứu triển vọng bao gồm:
- Phân tich gen toàn diện (Whole Genome Sequencing): Sử dụng kỹ thuật giải mã toàn bộ hệ gen để xác định các đột biến mới hoặc các yếu tố di truyền khác có thể góp phần vào nguy cơ ung thư tuyến tụy. Điều này có thể giúp phát hiện ra những người có nguy cơ cao hơn và phát triển các chiến lược phòng ngừa và điều trị mới.
- Công nghệ Crispr: Công nghệ chỉnh sửa gen CRISPR đang mở ra những khả năng mới trong việc điều trị các đột biến gen gây ung thư. Nghiên cứu về cách sử dụng CRISPR để chỉnh sửa hoặc loại bỏ các đột biến liên quan đến ung thư tuyến tụy đang trong giai đoạn đầu, nhưng hứa hẹn mang lại những đột phá trong tương lai.
- Cải tiến các phương pháp xét nghiệm lỏng: Nâng cao độ nhạy và độ đặc hiệu của các xét nghiệm lỏng để phát hiện sớm các dấu ấn sinh học của ung thư tuyến tụy, giúp tăng cường khả năng phát hiện sớm và cải thiện kết quả điều trị.
Gen di truyền đóng một vai trò quan trọng trong ung thư tuyến tụy. Việc hiểu biết sâu hơn về các yếu tố di truyền không chỉ giúp phát hiện sớm và điều trị hiệu quả hơn mà còn mở ra những hướng phát triển mới trong việc phòng ngừa và nghiên cứu về căn bệnh này. Với sự tiến bộ của công nghệ sinh học và y học cá nhân hóa, hy vọng rằng trong tương lai gần, ung thư tuyến tụy sẽ không còn là bản án tử hình mà trở thành một bệnh có thể kiểm soát và điều trị thành công.
Tham khảo thêm: Rối loạn chức năng tình dục ở nữ giới: Hiểu rõ để vượt qua
Googene – Dự Đoán Rủi Ro Sức Khỏe
Googene Việt Nam luôn tiên phong trong việc sử dụng công nghệ gen tiên tiến để dự đoán và phòng ngừa các nguy cơ về sức khỏe, bao gồm các nguy cơ về ung thư. Với dịch vụ xét nghiệm gen của Googene Việt Nam, bạn có thể biết được nguy cơ mắc ung thư và các bệnh lý khác liên quan. Điều này giúp bạn có kế hoạch chăm sóc sức khỏe cá nhân tốt hơn, từ việc điều chỉnh chế độ ăn uống đến việc theo dõi sức khỏe định kỳ.
Hãy bảo vệ sức khỏe của bạn ngay từ hôm nay! Đăng ký xét nghiệm gen tại Googene Việt Nam để hiểu rõ hơn về cơ thể và giảm thiểu nguy cơ mắc bệnh.